
Continuïteitsbijdrage update – Zorgverzekeraars Nederland FAQ
Wanneer kan de continuïteitsbijdrage aangevraagd worden?
Niet voor iedereen geldt dat de continuïteitsbijdrage vanaf 15 mei 2020 aangevraagd kan worden. Dat heeft Zorgverzekeraars Nederland op 12 mei 2020 bekend gemaakt.
- Fysiotherapeuten mogen de bijdrage vanaf vrijdag 15 mei 2020 aanvragen.
- Vanaf maandag 18 mei 2020 zijn de mondzorg, eerstelijns laboratoria, kraamzorg, oefentherapie, ergotherapie, wijkverpleging, zittend ziekenvervoer en zelfstandige behandelcentra in de medisch specialistische zorg aan de beurt.
- De overige zorgaanbieders moeten nog tot woensdag 20 mei 2020 wachten.
- Instellingen met een omzet van meer dan 10 miljoen moeten zelf nog langer wachten. Voor hen volgt een speciale regeling.
FAQ op de website van Zorgverzekeraars Nederland
Hieronder zullen we ingaan op de meest opvallende of nieuwe zaken.
NOW en de continuïteitsbijdrage sluiten elkaar niet uit volgens FAQ Zorgverzekeraars Nederland
Hoewel de FAQ van ZN niet heel eenduidig geformuleerd is en de tekst van de FAQ af en toe lijkt te impliceren dat een beroep op de NOW wel is uitgesloten, staat er op de website van ZN ook een passage die daar geen misverstand over laat bestaan en volledig aansluit bij wat wij daar eerder al over schreven:
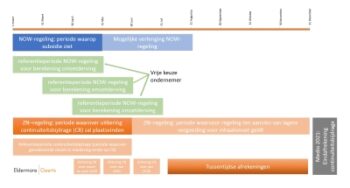
Samenhang met Rijksregelingen – Ik wil graag gebruikmaken van de continuïteitsbijdrage. Kan ik daarnaast ook steun krijgen vanuit de overheid?
Een voorwaarde om in aanmerking te komen voor de continuïteitsbijdrage is dat de zorgaanbieder voor het deel van de omzet dat valt onder de Zorgverzekeringswet en de aanvullende ziektekostenverzekering geen aanspraak maakt op relevante rijksregelingen in het kader van de coronacrisis. Wel kan daarop een beroep worden gedaan voor de omzetderving die resteert na ontvangst van de continuïteitsbijdrage. De hoogte van de continuïteitsbijdrage dient wel meegenomen te worden in de schatting van de omzetderving bij het aanvragen van een overheidsregeling. <- bron www.zn.nl
Een regeling omtrent meerkosten ontbreekt nog steeds
Normomzet 2020 is in beginsel omzet 2019 met indexering
De omzet die als basis dient voor de normomzet is de omzet 2019, vermeerderd met een indexatie. Dat is nieuwe informatie, want tot nu toe was onduidelijk of voor de normomzet die dient als basis voor de continuïteitsbijdrage de omzet 2019 genomen zou worden of de omzet met een indexatie. Dit laatste is dus het geval, al is nog niet bekend hoe hoog deze indexatie zal zijn. Voorts is niet bekend of deze indexatie voor alle zorgverzekeraars gelijk zal zijn of per zorgverzekeraar kan verschillen en ook niet of de indexatie voor alle zorgsoorten gelijk zal zijn.
De definitieve bijdrage wordt gebaseerd op de omzet over 2019 met een indexatie voor 2020. De voorlopige bijdrage (die in de maanden mei – juli wordt uitgekeerd) is mogelijk voor een deel gebaseerd op 2018 en een deel op 2019. Dit hangt samen met de volledigheid van data die al bekend zijn en kan dus verschillen per zorgsoort.
Zoals uit het citaat blijkt kan de normomzet ook gebaseerd worden op (een deel) van de omzet in 2018. Wanneer dit het geval zal zijn is niet nader gespecificeerd, maar de verwachting is dat bij sommige zorgsoorten declaraties later worden ingediend dan bij andere zorgsoorten (bijvoorbeeld vanwege veel declaraties door patiënten zelf) en dat daar rekening mee moet worden gehouden bij de referentieperiode.
Afwijkende normomzet door overname / fusie
Als uw omzet afwijkt van de door de zorgverzekeraar gehanteerde referentieperiode, omdat u net een praktijk heeft overgenomen bijvoorbeeld, dan kunt u dit aangeven bij uw aanvraag.
Hoe wordt omgegaan met afwijkingen ten gevolge van andere omstandigheden (bijvoorbeeld overname of fusie)?
Voor wijzigingen in de AGB ten op zichte van vorig jaar is maatwerk nodig. U kunt bij de aanvraag aangeven welke wijzigingen op u van toepassing zijn.
In hoeverre verzekeraars daar rekening mee zullen houden is een kwestie van afwachten. Daarbij is zelfs niet uit te sluiten dat de ene verzekeraar wel rekening houdt met de extra omzet vanwege de overname en een andere verzekeraar dat niet zal doen.
Doorbetalen onderaannemers en zzp’ers verplicht
Bijzonder zijn ook de diverse bepalingen waarin is opgenomen dat zorgverzekeraars een verplichting zullen opnemen voor de hoofdaannemer om onderaannemers door te betalen en dat de zorgverzekeraar nakoming daarvan kan afdwingen.
Als u structureel gebruik maakt van onderaannemers voor de verlening van zorg dient u deze onderaannemers te betalen met de ontvangen continuïteitsbijdrage. Een uitzondering wordt gemaakt wanneer u kunt aantonen dat dit niet van u gevergd kan worden omdat daardoor de continuïteit van uw eigen bedrijf in gevaar komt. Door de voorwaarden voor de continuïteitsbijdrage te accepteren gaat u ook met deze voorwaarde akkoord en kan de zorgverzekeraar (met terugwerkende kracht tot 1 maart) nakoming ervan afdwingen.
Een soortgelijke uitleg is in de FAQ opgenomen voor het verplicht betalen van zzp’ers.
Het is de vraag wat het effect zal zijn van een dergelijke verplichting tot doorbetaling. Omdat zowel de continuïteitsbijdrage als de NOW-regeling alleen rekening houden met derving van omzet, zonder te kijken naar de kosten, kan een verplichting om kosten door te betalen, die anders niet doorbetaald zouden hoeven worden, nadelig kunnen uitpakken voor de hoofdaannemer. Als de hoofdaannemer om die reden besluit geen aanspraak te maken op de continuïteitsbijdrage, dan staat de onderaannemer / zzp’er ook met lege handen. Immers, als er geen continuïteitsbijdrage wordt ontvangen, kan er ook geen verplichting tot doorbetaling ontstaan die er niet al was.
Hoofdaannemer is verantwoordelijk voor doorbetalen onderaannemers bij ketenzorg
Voor ketenzorg geldt een soortgelijke regeling als bij onderaanneming. Bijzonder is wel de expliciete verwijzing naar wat contractueel is overeengekomen bij ketenzorg. Deze nuancering ontbreekt bij de passage die ziet op de onderaannemer / zzp’er.
In principe geldt voor ketenzorg het uitgangspunt dat ook hierboven is genoemd voor onderaannemers. Het is ook van belang te controleren wat u contractueel bent overeengekomen. U zult hiervoor contact moeten opnemen met de hoofdaannemer. Als de hoofdaannemer u niet kan bijstaan, kunt u een beroep doen op de overheidsregelingen. Neem daarover contact op met elkaar, zodat iedereen weet waar hij aan toe is.
Aanvragen continuïteitsbijdrage per AGB-code
De continuïteitsbijdrage lijkt te moeten worden aangevraagd op AGB-code niveau. Dat wil zeggen dat de aanvraag voor iedere AGB-code van de onderneming afzonderlijk moet worden aangevraagd.
Ik heb een onderneming met een (groot) aantal vestigingen. Kan ik in één keer voor alle vestigingen de continuïteitsbijdrage aanvragen?
Het is van belang dat u de bijdrage aanvraagt op die onderneming die ook door de zorgverzekeraar is gecontracteerd. Let op: als dit tussen zorgverzekeraars verschilt, dan zult u per zorgverzekeraar op het gecontracteerde niveau een aanvraag moeten indienen
Bovenstaand citaat is wel wat verwarrend indien u meerdere ondernemingen heeft die deels gecontracteerd deels zonder contract werken. In de FAQ wordt ten onrechte de suggestie gewekt dat u dan alleen voor de gecontracteerde zorgaanbieder een continuïteitsbijdrage zou kunnen aanvragen. Uit de regeling blijkt echter dat ook niet-gecontracteerde zorgaanbieders aanspraak kunnen maken op de continuïteitsbijdrage. Waarschijnlijk is hier bedoeld dat u voor de niet gecontracteerde aanbieder een aparte aanvraag moet indienen.
Let wel, het gaat hier om de AGB-code van de onderneming die declareert, niet op het niveau van de AGB-code van de individuele zorgaanbieder die als behandelaar betrokken was bij de zorgverlening.
Opgelet, voor een concern met 10 miljoen omzet lijkt wel een uitzondering gemaakt te worden op de regel dat per AGB-code moet worden aangevraagd.
Hoe wordt de omzet van 10 miljoen euro bepaald?
Dit wordt bepaald op basis van de omzet die bij de gezamenlijke zorgverzekeraars bekend is op het niveau van de AGB-code waarmee de zorgaanbieder in het register is ingeschreven. Voor een aantal specifieke situaties waarbij individuele vestigingen deze grens niet halen, maar het concern wel, wordt nog bekeken hoe hiermee om te gaan.
Inhaalzorg en regeling inhaalomzet / meeromzet is nog onduidelijk
Hoe de regeling voor het afdragen van de meeromzet vanwege de inhaalzorg er uit zal zien is nog niet duidelijk. Het is wel belangrijk om dit goed in de gaten te houden. Gelet op het aanzienlijk lagere vergoedingspercentage voor de inhaalzorg en de te verwachten afrekening op zorgverzekeraar of mogelijk zelfs Uzovi-niveau, kan er in de praktijk ook al sprake zijn van inhaalzorg waarvoor een lager percentage geldt als er toevallig bij een verzekeraar wat meer omzet is gerealiseerd dan bij andere zorgverzekeraars. Dus ook als er over heel 2020 bezien geen sprake is van een hogere omzet dan 2019 (bij alle zorgverzekeraars) kan er wel een korting op de tarieven gelden. Zie hiervoor ook ons artikel Betekenis NZa-Beleidsregel continuïteitsbijdrage en meerkosten. Per saldo kan deze inhaalzorg-regeling tot gevolg hebben dat de continuïteitsbijdrage een stuk negatiever uitvalt. Dit geldt in nog sterkere mate indien door het accepteren van de continuïteitsbijdrage ook een verplichting ontstaat om kosten (door) te betalen.
NB. Bij brief van 21 april 2021 van Zorgverzekeraars Nederland heeft ZN aangegeven dat zorgverzekeraars niet langer inhaalzorg in mindering zullen brengen op de continuïteitsbijdrage. Dat is het gevolg van de keuze van zorgverzekeraars om de continuïteitsbijdrage niet langer gezamenlijk (dus over het gemiddelde van alle verzekeraars) af te rekenen, maar individueel (iedere zorgverzekeraar afzonderlijk).
Normomzet en de niet-gecontracteerde zorgaanbieder
Wij zien in de praktijk dat er nog veel verwarring bestaat bij zorgaanbieders over de factoren die relevant zijn voor de continuïteitsbijdrage, vooral daar waar het gaat om een niet-gecontracteerde zorgaanbieder. Niet-verzekerde zorg is niet gelijk aan zorg geleverd door een niet-gecontracteerde aanbieder. Het deel dat de zorgverzekeraar vergoedt (restitutiepercentage) aan de verzekerde (of zorgaanbieder) bij een niet-gecontracteerde zorgaanbieder is de omzet die relevant is bij het bepalen van de omzet voor de continuïteitsbijdrage. Voor de continuïteitsbijdrage gaat het er dus niet om of de zorg is verleend door een gecontracteerde zorgaanbieder of niet. Uitsluitend relevant is of het verzekerde zorg betreft.
Zoals hiervoor geschetst is doorgaans de vergoeding voor de verzekerde, indien deze kiest voor een niet-gecontracteerde aanbieder, wel lager. Dit betekent ook dat de omzet relevant voor de continuïteitsbijdrage bij een niet-gecontracteerde zorgaanbieder doorgaans ook lager zal uitvallen.
Daar komt nog bij dat het bedrag dat een zorgverzekeraar aan een (gecontracteerde) zorgaanbieder betaalt, ook niet altijd gelijk is aan het bedrag dat de verzekeraar vergoedt. Alleen het bedrag dat door de verzekeraar is vergoed telt mee als verzekerde zorg. Dit kan afwijken van het bedrag dat door de zorgverzekeraar aan de zorgaanbieder is betaald, bijvoorbeeld omdat de zorgverzekeraar de vordering van de zorgaanbieder op de verzekerde voor niet-verzekerde zorg heeft overgenomen. In de praktijk kan dit zeer verwarrend zijn.
Een voorbeeld:
Als een verzekerde een aanvullende verzekering heeft voor fysiotherapie die 9 behandelingen dekt, dan zijn de eerste 9 behandelingen verzekerde zorg, de volgende 11 behandelingen onverzekerde zorg en de behandelingen daarna weer verzekerde zorg op grond van de basisverzekering. Het is goed mogelijk dat de fysiotherapeut met de zorgverzekeraar heeft afgesproken dat alle behandelingen bij de zorgverzekeraar gedeclareerd kunnen worden en de zorgverzekeraar ook al deze behandelingen aan de fysiotherapeut betaalt, omdat de zorgverzekeraar voor de onverzekerde zorg de vordering van de fysiotherapeut op de verzekerde overneemt.
Als de verzekerde in dit voorbeeld 35 behandelingen fysiotherapie heeft gehad in 2019, en deze fysiotherapeut ook voor 35 behandelingen door de zorgverzekeraar is betaald, is het aandeel verzekerde zorg dat meetelt voor de normomzet, hetgeen dient als uitgangspunt voor de berekening van de continuïteitsbijdrage gelijk aan de vergoeding voor 9 + 15 = 24 behandelingen. De 11 behandelingen die de verzekeraar aan de fysiotherapeut heeft uitgekeerd en op de verzekerde zelf heeft verhaald tellen niet mee.
Nog complexer wordt het als de verzekerde slechts 75% van de behandeling vergoed krijgt bij een niet-gecontracteerde aanbieder. Voor de berekening van de continuïteitsbijdrage moet gekeken worden naar het bedrag dat de verzekerde vergoed heeft gekregen voor de verzekerde zorg, in bovenstaand voorbeeld dus de 24 behandelingen. Als de verzekerde 75% vergoed heeft gekregen en 25% zelf heeft betaald, dan is de omzet die voor de continuïteitsbijdrage relevant is 75% van deze 24 behandelingen.
Geschillenregeling continuïteitsbijdrage
Zorgverzekeraars Nederland houdt op voorhand al rekening met de mogelijkheid dat zorgaanbieders het niet eens zullen zijn met de hoogte van de continuïteitsbijdrage of het niet toekennen van een dergelijke continuïteitsbijdrage. Daarvoor zal in de voorwaarden voor de continuïteitsbijdrage een geschillenregeling worden opgenomen. Hoe deze geschillenregeling er uit gaat zien is nog onduidelijk. Wel is duidelijk dat u een klacht kan indienen bij de zorgverzekeraar indien u het niet eens bent met (de hoogte van) de continuïteitsbijdrage. In dat geval moet u dat binnen 4 weken na de brief waarin de continuïteitsbijdrage is vastgesteld doen. Aangezien de continuïteitsbijdrage per verzekeraar wordt vastgesteld en de klacht bij de verzekeraar moet worden ingediend, ligt het in de lijn der verwachting dat indien u het niet eens bent met de vastgestelde continuïteitsbijdrage, u per verzekeraar afzonderlijk een dergelijke klacht moet indienen. Dat is een behoorlijke administratieve belasting.

